
腰が痛い
厚生労働省の国民生活基礎調査(2016年)*1の中でも腰痛を訴える方の割合は、男性で1位、女性で2位となっており、「一生に一度は腰痛を経験する」とも言われている国民病のひとつです。
*1(参考)国民生活期初調査 平成28年版 P.18、P.41~42
https://www.mhlw.go.jp/toukei/saikin/hw/k-tyosa/k-tyosa16/dl/16.pdf
腰とは肋骨(ろっこつ)の一番下からお尻の一番下(臀溝:でんこう)までの部分をさし、腰椎(ようつい:腰の骨)と骨盤(こつばん)から成り立ちます。
腰椎は背骨(脊椎:せきつい)の一部分であり、5つの「椎骨(ついこつ)」と椎骨間にあるゼリー状のクッションの役目をする「椎間板(ついかんばん)」から構成されます。
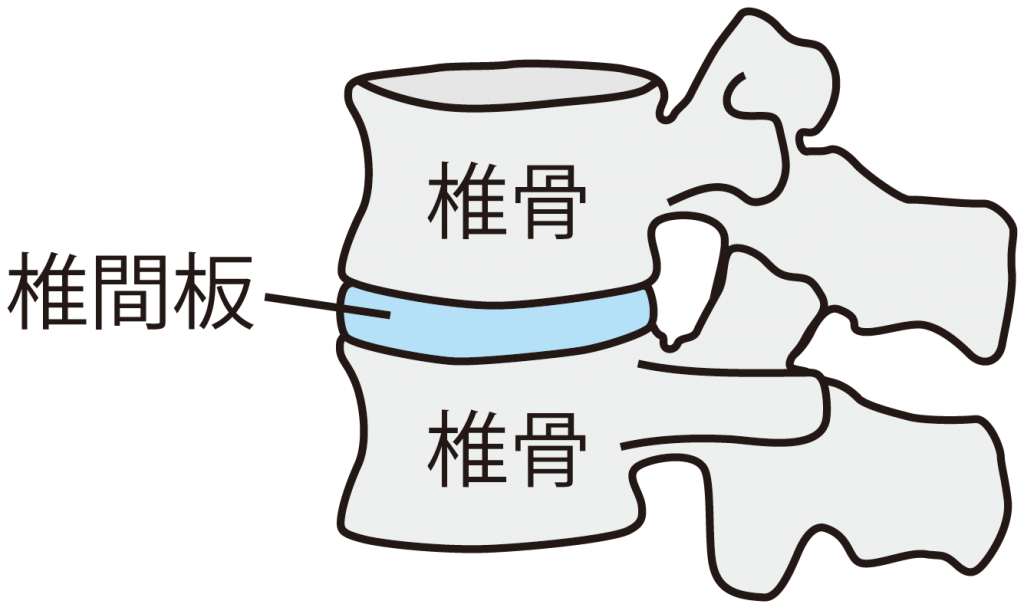
腰は常に上半身を支え下半身から伝わる衝撃を受け止める重要な役割を持ち、「身体を曲げる」「反る」「ねじる」といった動きを可能にしているため、負担がかかりやすい上、加齢や怪我によって変形しやすい部分でもあります。
腰痛の原因は様々で原因を特定できない腰痛(非特異的腰痛)も多くありますが、安静にしていても腰が痛い、時間が経ってもよくならず悪化している、発熱、足がしびれ力が入らない、尿漏れなど排尿・排便障害がある場合には、重大な疾患や怪我が腰痛の原因となっている可能性もあるため、速やかに整形外科を受診することが大切です。
当院では、腰の痛みに対して問診・視診・触診のほか、超音波検査(エコー)やX線検査(レントゲン)による画像検査を行い診断しています。
特に超音波検査は、レントゲン検査では見つけられないような筋肉や靭帯・腱などの微細な損傷を見極めることが可能であり、患者さんも一緒に病変部位を見ながら確認できます。痛み無く検査は受けられ、被爆の心配もありません。必要に応じてMRI検査、CT検査なども行います。
腰の痛み・腫れがある、動かしづらいなど腰に異常を感じる場合にはお早めに当院までご相談ください。

急性腰痛症
急に重たいものを持ち上げたときや体をねじったときなどに発症することが多い傾向がありますが、起床直後など自覚がなく、たいしことをもしていなくても発症することがあります。また最初は違和感程度だったものが、2,3日のうちに急激に悪化することもあります。
急性腰痛症ははっきりとした原因がない場合が多く、痛みの主な要因は「加齢」による腰椎やその周辺組織(椎間板・関節・筋肉・靭帯など)の損傷です。
また急性腰痛症は「発症から4週間未満」と定義*2され、約1~2週間で自然と痛みは軽くなっていきます。ただし、繰り返していると「慢性腰痛」に移行することがあります。
*2(参考)腰痛診療ガイドライ2012 ※最新版ではありませんが、有病機関の定義内容に変更はありません。
https://minds.jcqhc.or.jp/docs/minds/LBP/02_Ch1_LowBackPain.pdf
急性腰椎症の診断は自覚症状など問診・視診・触診のほか、X線検査(レントゲン)や超音波検査を行い、腰部に明らかな異常がないことを確認します。必要に応じて、CT検査、MRI検査、血液検査なども行います。
急な腰痛が起きてしまったら、まずは無理せず安静にすることが大事です。膝や腰を曲げたエビのような体勢や痛みが和らぐ姿勢で休むと良いでしょう。また、痛み止めや湿布があれば、使用しても構いません。
注意したいポイントは「痛みがある程度治まったら、徐々にいつも通りの生活をする」ことです。動けないほどの激しい痛みを除き、4日以上の長い安静は逆に回復を遅らせることがあります。
なかなか痛みが改善しない、下半身が痺れている、安静時も痛みがある、排尿障害などの症状がある場合には、慢性腰痛や椎間板ヘルニア・腰椎圧迫骨折・脊柱管狭窄症などの別の病気の可能性もありますので、速やかに整形外科を受診しましょう。

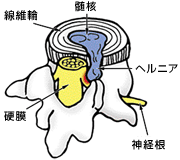
腰椎椎間板ヘルニア(ようついついかんばんへるにあ)
20~40歳代に多くみられる疾患で、女性に比べ男性は約2倍の発症頻度です。また、重いものを持ったり、前かがみになったりすると、症状が強くなる特徴があります。
https://www.joa.or.jp/public/sick/condition/lumbar_disc_herniation.html
腰椎椎間板ヘルニアの初期症状では、腰やお尻の痛みがみられます。次第に片側の下肢(足)へ拡がり、自由に動けない程の激しい痛み・しびれが2~3週間程度続きます。ほかにも、つまずきやすいなどの歩行障害を起こす、痛みから逃れようとして体を傾けることによって背骨が横に曲がる(疼痛性側弯:とうつうせいそくわん)ことがあり、重症化すると排尿・排便障害を起こすことがあります。
腰椎椎間板ヘルニアの一番の原因は、加齢による腰椎椎間板の変性です。その上で、腰椎に負担のかかる姿勢での作業やスポーツ、長時間の立ち仕事・座り仕事、喫煙などがきっかけで発症するほか、突然発症することもあります。
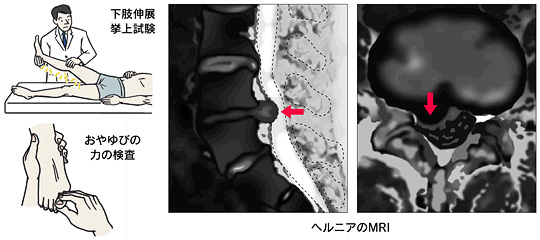
腰椎椎間板ヘルニアは、下肢伸展挙上試験(かししんてんきょじょうしけん、SLR)など痛みを誘発するテストや、足の感覚や力の低下具合を確認すると共に、X線検査・MRI検査などで詳しく患部の状態を調べ診断します。MRI検査などで椎間板が出ていても、無症状であれば基本的に問題ありません。
https://www.joa.or.jp/public/sick/condition/lumbar_disc_herniation.html
腰椎椎間板ヘルニアの治療は、コルセット*3による装具療法、牽引療法、運動療法などの保存療法を行います。痛みが強いときには、鎮痛消炎剤の服用や神経ブロック注射で痛みを和らげます。
*3コルセット:腰椎をしっかりと固定し、腰の安静を図るための装具。ただし、漫然な長期使用は痛みが長引く原因となる。
また、上記のような保存的治療を行っても軽快せず、足の脱力・歩行障害・排尿障害などがある場合には、手術を検討することがあります。
※必要がある場合には、適宜近隣の対応病院をご紹介します。

腰部脊柱管狭窄症(ようぶせきちゅうかんきょうさくしょう)
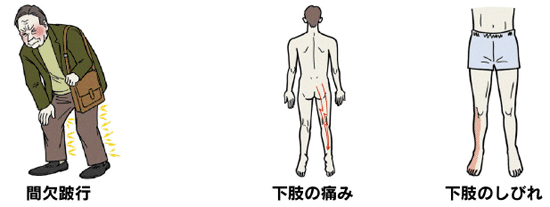
症状は洗濯物を干す動作など「後ろ反り」、立ち仕事など「立つ姿勢の維持」、背筋を伸ばして歩くときに現れます。一方で、ゆったりと椅子に座る・自転車に乗っているとき・押し車で歩くなど「前かがみ」の時には、症状が落ち着く特徴があり、似た疾患の「腰椎椎間板ヘルニア」とは逆の特徴です。
長時間歩くのが難しくなるため、歩く・休憩を繰り返す「間歇性跛行(かんけつせいはこう)」がみられます。進行すると、足の筋力低下や排尿障害が起こることもあります。
https://www.joa.or.jp/public/sick/condition/lumbar_spinal_stenosis.html
原因は、加齢に伴う腰椎の変性です。加齢によって椎間板のクッション性低下、腰椎の変形(骨棘*4:こっきょく)、脊柱管の後ろにある靭帯の肥厚が起こり、神経の通り道である脊柱管(せきちゅうかん)が腰の部分で狭くなることで、神経の圧迫や血流障害が起こります。
*4骨棘:骨同士がこすれて、とげのようになること
自覚症状などの問診、X線検査から推測可能ですが、下肢(足)の動脈が詰まったときにも似たような症状が現れるため、疑わしい場合にはMRI検査や脊髄造影検査などを行うことがあります。
腰部脊柱管狭窄症の治療では、まずは保存的治療を行います。血流改善薬・消炎鎮痛剤・ビタミン剤などの薬物療法、ブロック注射、ウォーキングなどの運動療法、コルセット装着、リハビリテーションなどを行います。
歩行障害が進行して日常生活に支障が出てきた場合や両足に筋力低下などの症状が出ている場合には、外科的手術を検討することがあります。
※必要がある場合には、適宜近隣の対応病院をご紹介します。

腰椎変性すべり症(ようついへんせいすべりしょう)
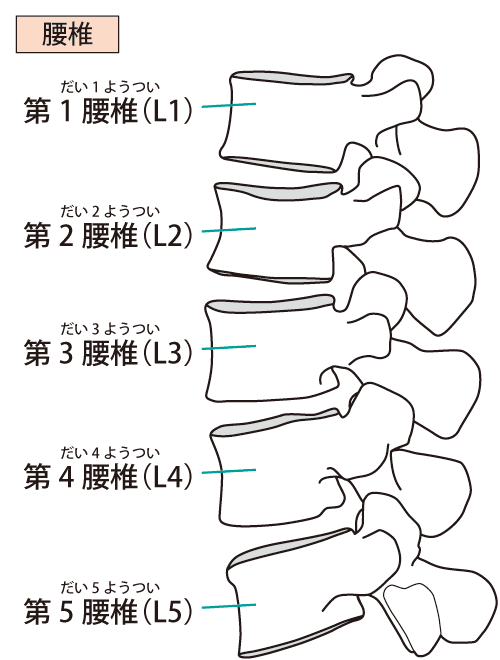
主な症状は、腰痛・下肢の痛み・しびれ・間欠跛行(長い間歩くと症状が出て、休むと改善する)です。場合によって、排尿・排便障害や会陰部障害*5(えいんぶしょうがい)がみられることもあります。
*5会陰部障害:股の付け根から陰部にかけての知覚障害などがみられること
原因は明らかになっていませんが、発症する一番の要因は「加齢」です。加齢に伴い、椎間板・関節・靭帯が緩み不安定になることで、腰椎の並びがずれます。50~60代の女性に多くみられることから、女性ホルモンの影響や骨粗鬆症(こつそしょうしょう)の進行も要因と考えられています。
自覚症状などの問診のほか、X線検査などから診断します。神経の圧迫程度や閉塞性動脈硬化症など他の病気との鑑別のため、MRI検査・CT検査を行う場合もあります。
腰椎変性すべり症の治療の基本は、保存的治療です。腰痛にはコルセット装着、下肢の痛み・しびれには消炎鎮痛剤・血流改善薬・ビタミン剤などの薬物療法、痛みが強いときには神経ブロック注射などを行い、痛みが軽減してきたらストレッチ・筋力訓練・牽引・温熱などのリハビリテーションを行います。
これらの保存的治療を行っても、症状が改善されず、日常生活に支障を来す場合には、神経を圧迫している部分の骨や靱帯を切り取る「除圧術」や椎間のズレを戻して固定する「椎間固定術」など外科的手術を検討することがあります。
※必要がある場合には、適宜近隣の対応病院をご紹介します。

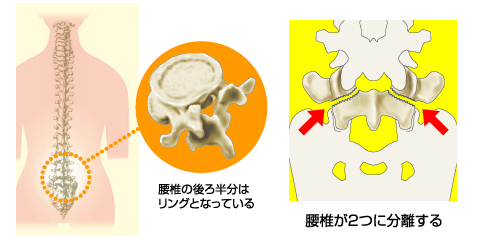
腰椎分離症・分離すべり症
主な症状は、腰痛やお尻・太ももの痛みで、腰を後ろに反らす動作によって痛みが増す特徴があります。
https://www.joa.or.jp/public/sick/condition/spondiyolysis.html
腰椎分離症は、腰の曲げ伸ばしやねじる動作を頻繁に繰り返すようなスポーツ(野球・サッカー・バスケットボールなど)でよくみられますが、まれに先天的な問題で発症することもあります。
痛みは運動しているときだけ現れ、それ以外の時は痛みを感じないこともあるため、放置されることも少なくはない疾患です。しかし、初期の段階で適切な治療を行わないと、脊椎の安定性が悪くなり、前方の連結部分に負荷がかかることによって骨の位置がずれる「分離すべり症」に移行することがあります。また骨のずれがひどくなると、下肢の痛みやしびれが現れることもあります。
腰椎分離症・分離すべり症は側面や斜めから撮影するX線検査を行い、分離やすべりの有無・程度を調べます。早期発見のためにMRI検査やCT検査を行うことがあります。
分離症のほとんどは、症状があっても日常生活に支障を来すことはありません。スポーツを休止して安静にしたり、装具療法・消炎鎮痛剤など薬物療法・温熱療法・牽引療法、痛みが強い場合には神経ブロック注射など保存的治療を行います。
ただし、保存的治療を行っても改善が見られないときや、重大な神経麻痺などの症状がみられるときには神経の圧迫を取り除いたり、骨のズレを固定したりする外科的手術を行うことがあります。
※必要がある場合には、適宜近隣の対応病院をご紹介します。

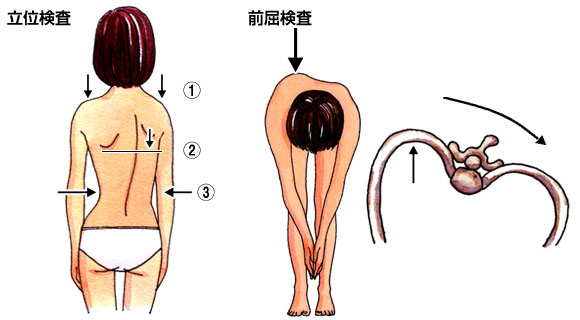
側弯症(そくわんしょう)
側弯症は早期発見・早期治療開始が大切なので、学校健診も行われています。
脊柱変形が進行すると、腰や背中の痛み、肺活量の低下など呼吸機能障害、神経障害をきたすこともあるため、カーブが10度を超えた場合には病的な弯曲として治療対象となります。
背骨の変形が起こると、両肩の高さに違い、肩甲骨の高さ・でっぱりに差がある、腰の高さに左右非対称がみられる、前かがみの姿勢で後ろから背骨を見たときに、肋骨や腰部の盛り上がりがみられるようになります。
側弯症の多くは原因が分からない「特発性」ですが、脊柱の先天的な異常(先天性側弯症)や、神経や筋の異常(症候性側弯症)が原因となっていることもあります。
側弯症は、前かがみになって後ろから背骨を観察する「前屈検査」や、まっすぐ立って観察する「立位検査」で背骨の変形程度を確認します。背骨全体を確認するための立位X線検査や、神経・筋の異常を確認するためにMRI検査を行う場合があります。
https://www.joa.or.jp/public/sick/condition/infants_scoliosis.html
治療は、原因や側弯の程度、患者さんの年齢によって異なります。特発性で曲がりの程度が軽い場合には運動療法などを行いつつ経過観察とすることが多いのですが、背骨が成長する成長期(思春期)に弯曲は進行しやすいので、進行した場合には手術が必要となることがあります。なお、原因が先天性や症候性で弯曲の悪化が予想されるときにも、手術を検討する場合があります。
※必要がある場合には、適宜近隣の対応病院をご紹介します。

変形性腰椎症(へんけいせいようついしょう)
主な原因は加齢による変性・変形です。変性・変形具合が軽ければ無症状の場合も多く、すぐに治療する必要はありません。しかし、進行すると腰椎周りの関節や靭帯にも変性が進行していき、しびれなどの神経症状や動かしにくさなどの運動症状が現れたり、神経の通り道が狭くなる「脊柱管狭窄症」や椎骨が前後にずれる「腰椎変性すべり症」など別の病気に移行したりすることがあります。
診断は、自覚症状など問診・視診・触診とX線検査を行います。脊柱管狭窄症など神経症状が強い場合には、MRI検査を行うことがあります。
変形性腰椎症の治療は、痛み止めや湿布などの薬物療法、ブロック注射、腰痛体操など運動療法、温熱療法等のリハビリテーションなどの保存的治療を基本とします。痛みはコルセット装着などで腰の保持力を補い、保護することで落ち着いてくることがあります。
ただし、保存的治療を行っても強い痛みが改善せず日常生活に支障を来す場合、背骨や神経への圧迫状態によっては、手術が検討されることがあります。
※必要がある場合には、適宜近隣の対応病院をご紹介します。

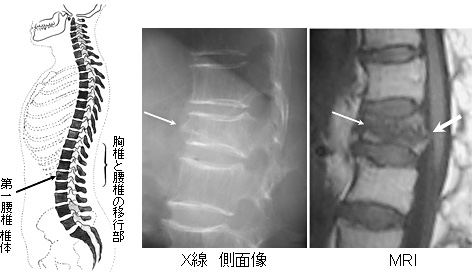
腰椎圧迫骨折(ようついあっぱくこっせつ)
原因となる外傷は、若い方では高所からの転落などによる腰の強打(明らかな怪我)となりますが、高齢者では発症背景に「骨粗鬆症(こつそしょうしょう)」があるため、軽く尻もちをつく・お米など重いものを持つなど、日常生活の些細な出来事で気づかぬうちに圧迫骨折を起こしていることも少なくありません。
骨粗鬆症による腰椎圧迫骨折では、起床時など体を起こそうとする際に強い腰痛を感じても、起き上がれば痛みがなくなるといった「体動時腰痛」の特徴がみられます。ほかにも、高齢者や骨粗鬆症の方で尻もちをついた後、1週間経っても腰痛が治らなかったり、初めは少し痛い程度だったのが次第に強くなってきたりする場合には「腰椎圧迫骨折」を疑い、早めに整形外科を受診しましょう。
診断は問診やレントゲン検査などから行いますが、痛みが出始めたばかりの初期では通常のレントゲン検査で骨折が分かりにくいことがあるため、必要に応じてMRI検査を行います。なお、骨粗鬆症が疑われる場合には、骨密度の検査を行います。
https://www.jsfr.jp/ippan/condition/ip02.html
腰椎圧迫骨折の治療の基本は、保存的治療です。骨折によって腰部が不安定になるので、硬めのコルセットなどの装具を付けて腰椎の変形を進行させないようにすることが大切です。
装具療法で痛みを和らげながら、並行して下半身の筋肉トレーニングや歩行訓練を行います。特に高齢者の場合、安静生活を続けすぎることで筋力低下が起こり、痛みが治っても起き上がれなくなってしまうケースもありますので、早い段階から日常生活動作の維持に努めます。
さらに、骨粗鬆症がある場合には、骨を強くする薬物療法を行います。

坐骨神経痛(ざこつしんけいつう)
坐骨神経痛の多くは、神経障害を引き起こす原因となる病気がありますが、検査をしても原因となる病気が見当たらない場合もあります。
原因となる疾患には、腰椎椎間板ヘルニア・腰椎椎間孔ヘルニア・腰椎分離すべり症・腰椎変性すべり症などの腰椎の病気以外にも、腫瘍・子宮筋腫・変形性股関節症による関節炎・帯状疱疹などがあります。
なお、悪化すると歩行困難や排泄障害など重篤な症状を引き起こす場合がありますので、安静にしていても痛みがある、痛みやしびれが強くなってくる、足に力が入らないなどの症状がみられる場合には、速やかに整形外科を受診するようにしましょう。
坐骨神経痛の診断は問診・視診・触診やX線検査・超音波検査などの画像診断のほか、疑わしい病気に応じた検査を行います。
原因となっている病気が明らかな場合には、その病気に対する治療を行います。痛みが強い場合には、診断結果が出る前に消炎鎮痛剤など薬物療法を行うことがあります。
また、坐骨神経痛の原因となる病気の多くは、日常の動作や姿勢を見直し、背骨や腰に負担をかけないようにすることで予防できます。日頃から中腰を避ける、長時間同じ姿勢をしない、ストレッチや適度な運動をして筋肉や柔軟性を鍛えるなど、心がけましょう。

腰椎椎間板炎(ようついついかんばんえん)・脊椎炎(せきついえん)
40~50代に多くみられ、細菌感染する要因には手術や神経ブロック注射、肺炎や尿路感染、感染性心内膜炎などからの二次感染などがあります。また、糖尿病・悪性腫瘍・肝機能障害・透析患者など免疫力が低下している方にも発症しやすい病気ですので、傷の放置は感染の危険があるため注意が必要です。
急性期は腰や背中に強い痛みがありますが、慢性化すると痛みは軽くなります。脊椎が潰れたり、脊髄周辺に膿が溜まることによって神経が圧迫されたりすると、下肢の麻痺がみられます。また、背中を叩くと痛みが増すことや腰痛が6か月以上続くこと、どんな姿勢でも痛む特徴があります。さらに発熱を伴うこともあります。
診断は、自覚症状や病歴などの問診・視診・触診のほか、血液検査を行い総合的に判断します。必要に応じて、レントゲン検査やMRI検査を行うことがあります。
治療には、原因菌に合わせた抗菌薬を約6~8週間使用します。抗菌薬を使用しても改善がみられないときや脊髄を圧迫しているときなどは、手術を検討することがあります。
※必要がある場合には、適宜近隣の対応病院をご紹介します。

院長からひとこと
実は僕も以前は半年に一回ぐらい、いわゆる「ぎっくり腰」になっていました。
その当時は定期的な運動というものをしておらず、機会があればゴルフに行く、テニスをするといった感じでした。
ところが、その後ぎっくり腰が起こらないようになりました。それは、「ストレッチ」と「定期的運動」のおかげでした。腰痛にならないようにするにはどうすればいいか、当院では詳しくお伝えしていきます。
圧迫骨折は骨粗鬆症がある患者さんは起こりやすく、また骨粗鬆症があると「骨折連鎖」を起こすと言われています(骨折連鎖とは一度骨折を起こすと、二度目、三度目と起こりやすくなることを言います)。
骨粗鬆症を治療することにより骨折のリスクを下げることができるため、骨粗鬆症の治療も積極的に行い、患者さんの健康な生活を助け、予防治療にも力を入れていきます。
そのために筋力評価や食事指導、健康教室なども行っていきます。
腰痛には、原因の分からない急性腰痛症や慢性腰痛症が多いのは事実ですが、中にはきちんと原因を診断する必要のある腰痛もあります。
特に痛みの強いものや足の方の筋力低下や、尿や便が出にくいなどの症状がある腰痛は、早期に原因を診断しないと、その後の治療でも機能が回復しない場合や、非常に回復に時間がかかるものがあります。
当院では患者さんのお話をよく伺い、できるだけ早期に診断を行い、治療をすることをモットーに、日々スタッフ全員が誠心誠意診療にあたっています。心配な点がある場合には放置せずに、早めに当院を受診してくださるようお願いいたします。
首・肩の痛みにお悩みの方

- 肩こり
- 寝違え
- 五十肩
- 肩腱板断裂
- むち打ち症
- 頚椎椎間板ヘルニア
首は頭を支えていることもあり、軽度の外力でも痛みの出やすい場所です。頭痛は危険な頭痛もあるため、早期に診断が必要となることがあります。肩の痛みが生じた場合には原因を調べ、診断を付け、痛みのコントロールをしながら、動かして行くことが必要になります。
腕・肘の痛みにお悩みの方

- テニス肘
- ゴルフ肘
- 野球肘
- 肘関節脱臼
- ハネムーン症候群
腕や肘の筋力・可動域が減少すると普段の生活でできていたことができなくなったり、またスポーツや楽器などの趣味、お仕事にも大きな影響を与えたりする可能性があります。痛みや違和感を感じた場合には放置せず、当院までお気軽にご相談ください。
腰の痛みにお悩みの方

- 急性腰痛症
- 坐骨神経痛
- 腰椎分離症
- 圧迫骨折
- 腰椎椎間板ヘルニア
腰に痛みのある患者さんのお話をよく伺い、できるだけ早期に診断を行い、治療をすることをモットーに、日々スタッフ全員が誠心誠意診療にあたっています。心配な点がある場合には放置せずに、早めに当院を受診してくださるようお願いいたします。
股の痛みにお悩みの方

- 関節リウマチ
- 股関節症
- ペルテス病
- 鼠径部痛
- インピンジメント
股関節は当院が最も得意とする部分、分野です。股関節に痛みや関節の障害が起こった時には、年齢や症状、スポーツ歴、痛みの場所や誘発テスト、画像診断などを行い、病気を的確に診断し適切な治療を行うことが必要です。お早めにいつでも当院にご相談ください。
膝の痛みにお悩みの方

- 膝関節症
- 関節リウマチ
- 半月板損傷
- 疲労骨折
- オスグッド
- 鷲足炎
膝は人の体の中でも痛みが出やすい場所の一つです。加齢によっても損傷が起きますし、またスポーツでも怪我をしやすい場所と言えます。膝が何かおかしい、痛みが長引いている、痛みが強いなど、いつもと違うと感じる場合には、早めに当院にご相談下さい。
足・足首の痛みにお悩みの方

- 捻挫
- 肉離れ
- 痛風
- 慢性障害
- 脱臼骨折
- アキレス腱断裂
足首は、スポーツなどで使い過ぎたり、筋力が弱ったり、柔軟性が低下したり、腱や靭帯が変性したりして痛みや障害を起こすため、子供から大人まで幅広い年齢で痛みを訴える場所でもあります。痛みや腫れ、違和感などがある場合には、お気軽に当院にご相談下さい。
手首・手の痛みにお悩みの方

- ドケルバン病
- ばね指
- コレス骨折
- 槌指
- 手根管症候群
手首や手、手指は痛みが出たり、腫れたり、感染を起こしたりしてあまり動かさないでいると、すぐに動きが悪くなってしまい、細かい作業がしにくくなります。手首や手、手指に腫れや痛みがある、動きにくい、動かすと痛い、心配や不安がある場合には早めに受診、ご相談下さい。
骨粗鬆症にお悩みの方

- 身長が縮んだ
- 背中や腰が痛む
- 背中や腰が曲がる
治療に関しては説明をしっかりと行い、患者さん一人ひとりに合わせた治療を提案、実施してまいります。食事療法や運動療法は骨粗鬆症の軽い方に対して行い、骨粗鬆症の軽い方でも骨折の既往のある方や、中程度以降の骨粗鬆症の方には薬物療法も検討していきます。
当院のリハビリについて
- 徒手療法
- 運動療法
- 衝撃波
身体の悩みは様々な要因が複雑に絡み合っているため、根本的な治療を目指すには、まず状態を分析し、その方に合わせた適切なリハビリが必要と考えております。当院では、各専門職種による総合的なリハビリテーションを、その方にあった適切な形で”個別”に提供しています。
交通事故・労災治療について
- 自賠責保険
- 任意保険
- むち打ち
- 全身のだるさ
- しびれ
- 痛み
当院では、交通事故による診療に対応しており、自賠責保険・任意保険を利用した治療が可能です。事故直後に痛みがなくても、あるいは症状が軽い場合でも、できるだけ早めの受診をおすすめします。早期に評価と治療を開始することが、回復への重要なポイントとなります。





